Toma de decisiones clínicas basadas en pruebas científicas
EVIDENCIAS EN PEDIATRÍA
Marzo 2012. Volumen 8. Número 1
| El transporte sanitario a cargo de equipos pediátricos especializados se asocia con mejores resultados
Valoración: 0 (0 Votos)Traductor: Barroso Espadero D.
 Suscripción gratuita al boletín de novedades
Suscripción gratuita al boletín de novedades
Reciba periódicamente por correo electrónico los últimos artículos publicados
Suscribirse |
Autores:
Correspondencia:
Procedencia del artículo
Sitio web de The PedsCCM Evidence-Based Journal Club. The Pediatric Critical Care Medicine Website (PedsCCM). Traducción autorizada.
Los autores del documento original no se hacen responsables de los posibles errores que hayan podido cometerse en la traducción del mismo.
Autores de la revisión sistemática
Orr RA, Felmet KA, Han Y, McCloskey KA, Dragotta MA, Bills DM et al.1.
Autores del resumen estructurado
Revisores: Efren Gutierrez MD, Texas Children's Hospital y Baylor College of Medicine, Houston (Texas/EE. UU.) (participante en el PedsCCM Evidence-Based Journal Club).
Fecha de publicación de la revisión: 27 de junio de 2011. Última actualización: junio de 2011. URL del original en inglés disponible en: http://pedsccm.org/view.php?id=627
Artículo Traducido
¿Qué se estudió?
Objetivo del estudio:
El objetivo fue comparar el transporte sanitario entre centros realizado por equipos especializados en cuidados intensivos pediátricos, frente al transporte a cargo de equipos no especializados. Se evaluó en la comparación si la aparición de acontecimientos imprevistos era menor durante el transporte a cargo de equipos especializados y si las cifras de supervivencia eran mejores con ellos.
Diseño del estudio:
Estudio prospectivo basado en los pacientes que necesitaron ser transportados desde otros centros al Children’s Hospital of Pittsburgh (CHP) por uno de los dos siguientes tipos de equipos: a) un equipo pediátrico especializado y con dedicación exclusiva a esta función de transporte de niños, o b) un equipo no especializado. Los pacientes siempre eran asignados, según el sistema establecido, al equipo especializado de transporte de pacientes pediátricos del CHP; sin embargo, cuando se solicitaba un transporte y este equipo especializado no se encontraba disponible, el transporte del paciente era asignado a alguno de los cuatro equipos no específicamente pediátricos habilitados para suplir en esta función. En todos los casos, se mantenía una comunicación directa entre el médico del CHP coordinador de la operación (adjunto hospitalario responsable del transporte, o responsable de cuidados intensivos). Esto era así tanto para los casos de transporte asignado al equipo pediátrico especializado, como para transportes de niños a cargo de alguno de los equipos sin esa especialización y dedicación exclusiva. Las intervenciones realizadas se recogieron tal y como fueron registradas por los equipos de transporte, recogiendo, así mismo, todos los eventos imprevistos ocurridos. Para la evaluación del grado de gravedad de la enfermedad previo a la llegada a la unidad de cuidados intensivos pediátricos (UCIP), se utilizó la escala de puntuación pre-UCI: PRISM.
¿Son válidos los resultados del estudio?
Preguntas principales:
-
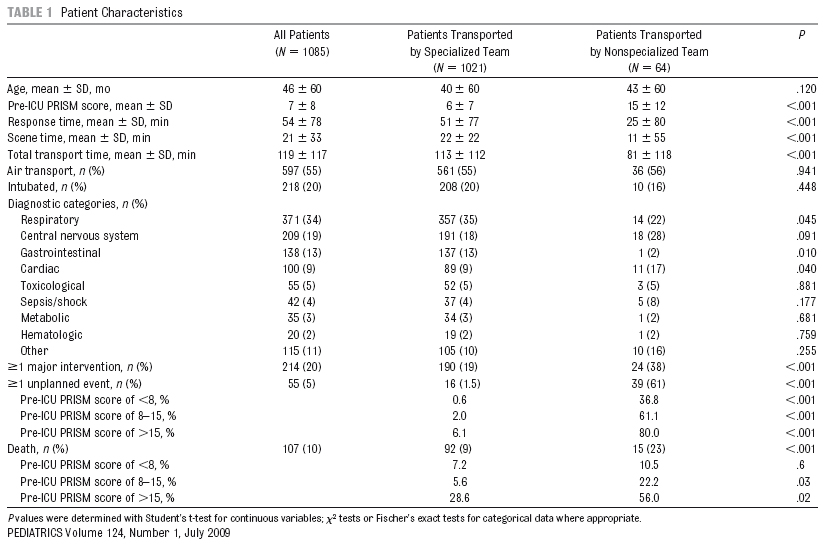
La muestra de pacientes, ¿quedó bien definida, resultó representativa e incluía pacientes en un igual punto de la evolución de la enfermedad? No existieron criterios de exclusión. El único criterio de inclusión fue la necesidad de realizar un transporte hacia el CHP. Todos los pacientes fueron incluidos. Tal y como se puede ver en la Tabla 1 del artículo original, había diferencias entre las dos poblaciones del estudio en los siguientes aspectos: las puntuaciones en la escala PRISM (más elevadas en los pacientes transferidos por los equipos no especializados en transporte pediátrico), también eran distintos en tiempos de respuesta, tiempo de llegada al escenario y tiempo de duración del transporte.
Tabla1. Patient Characteristics Mostrar/ocultar
Entre los transportes realizados por los equipos no especializados en transporte pediátrico, hubo un mayor predominio de niños con diagnósticos relacionados con el sistema nervioso central y problemas cardiacos. Entre los transportes realizados por el equipo pediátrico especializado hubo un mayor predominio de pacientes con problemas respiratorios y gastrointestinales. - ¿El seguimiento fue lo suficientemente prolongado y completo? Sí. Los pacientes fueron seguidos en su evolución durante los primeros 28 días posteriores a la hospitalización, tras el transporte realizado al CHP.
Preguntas secundarias:
- ¿Se utilizaron criterios objetivos y sin sesgos? Sí. Los dos principales resultados evaluados fueron: muerte y acontecimientos imprevistos, que son resultados objetivos y libres de sesgos (asumiendo que la precisión de los datos de la documentación proporcionada por ambos tipos de equipos de transporte sea similar, lo cual no era posible confirmar).
- ¿Se realizó algún tipo de ajuste para factores pronósticos importantes? En la comparación entre ambos tipos de equipos de transporte, se ajustó por tipo de diagnóstico y por puntuaciones pre-UCI en la escala PRISM. En la comparación de diagnósticos se escogieron los diagnósticos de problemas cardiacos como el estándar para la comparación.
¿Cuáles fueron los resultados del estudio?
-
Para un periodo de tiempo especificado, ¿de qué tamaño es la probabilidad de ocurrencia de alguno de los acontecimientos que se consideraron como resultados para el estudio? En el análisis univariante, el riesgo relativo de ocurrencia de ≥ 1 acontecimiento inesperado durante el transporte fue de 41 para los pacientes transportados por un equipo de transporte no especializado, en comparación con el transporte por un equipo especializado (riesgo relativo [RR]: 41,5; intervalo de confianza del 95% [IC 95%:] 24,2 a 71,1). Los acontecimientos imprevistos más frecuentes fueron los relacionados con la vía aérea, seguidos, a continuación, por: parada cardiopulmonar, hipotensión prolongada y pérdida de una vía intravenosa importante.
En el análisis multivariante, la única variable independiente asociada con ≥ 1 acontecimiento imprevisto, después de ajustar por puntuación en la escala PRISM, fue la condición de no especialización en transporte pediátrico del equipo (RR: 53,4; IC 95%: 36,1 a 62,8). En el análisis univariante, el RR de muerte (durante el transporte o en el seguimiento en los 28 días posteriores al mismo) fue de 3,5 (IC 95%: 2,3 a 5,2) en aquellos niños transportados por un equipo sin especialización pediátrica en comparación con los que fueron transportados por el equipo de transporte especializado. Después de ajustar por puntuación pre-UCI en la escala PRISM, solamente los dos siguientes se destacaron como predictores independientes de muerte: tipo de equipo de transporte (RR: 2,2; IC 95%: 1,13 a 3,8) y categoría diagnóstica (“otros diagnósticos”, en comparación con problema cardiaco).
- ¿Qué grado de precisión alcanzaban las estimaciones de la probabilidad? Aunque en ambos casos los resultados descritos en los párrafos previos alcanzaron significación estadística, si tomamos en consideración la amplitud de los intervalos de confianza, los estimadores fueron más precisos para la predicción de ocurrencia de muerte que para la predicción del surgimiento de acontecimientos imprevistos.
¿Estos resultados son útiles para su aplicación clínica en la atención a mis pacientes?
- ¿Fueron los pacientes del estudio similares a los que yo atiendo, y el tipo de manejo equiparable al que se aplica en mi lugar de trabajo? Quizás. Es probable que los pacientes sean similares a aquellos que deben ser transportados hacia la mayoría de los hospitales de nivel terciario, pero las diferencias entre equipos especializados y no especializados (en cuanto a la composición de sus miembros integrantes, así como en cuanto al nivel de adiestramiento de los mismos) es probable que muestre grandes variaciones entre distintos lugares. El manejo del paciente transportado por un equipo especializado puede realizarse en base al criterio del propio equipo de transporte y no con el criterio y dirección de un adjunto u otro miembro de la UCI del hospital.
- ¿Los resultados nos conducen directamente hacia la adopción de alguna medida terapéutica o hacia el abandono de alguna otra actualmente en uso? Sí. El estudio recomienda el uso de equipos de transporte especializados en pacientes pediátricos, debido a las cifras más bajas de acontecimientos imprevistos y muertes, asumiendo que se trate de equipos especializados que tengan una formación, un adiestramiento y un programa de controles similares a los de los equipos de transporte pediátrico del CHP.
- ¿Son útiles estos resultados para transmitir seguridad sobre la aplicación de las intervenciones estudiadas y para aconsejar a pacientes? Los resultados son claramente útiles para aconsejar a aquellos médicos que necesiten solicitar la transferencia de un paciente pediátrico crítico, recomendándoles que para el traslado se recurra a un equipo especializado en el transporte de pacientes pediátricos. Otra recomendación que puede hacerse es la de abandonar el concepto de “hora de oro”. La noción de “hora de oro” (golden hour) surgió en 1973, al parecer, a raíz de un comentario dentro del apartado de impacto económico en un programa de transporte sanitario en helicópteros, donde se afirmaba, sin respaldo de ninguna evidencia al respecto, que la mortalidad se multiplica por tres por cada 30 minutos transcurridos entre el momento del accidente y el momento de atención definitiva en un centro hospitalario2. En un estudio publicado por Henderson3, se encontró que el 9% de los pacientes presentaron lesiones extracraneales potencialmente amenazadoras para la vida que, pese a ser identificadas dese el principio en el lugar del accidente, fueron obviadas y quedaron sin tratamiento debido a la prisa por transferir cuanto antes al paciente a un centro de nivel terciario. El 50% de esos pacientes falleció luego, en el centro de destino del traslado. Por lo tanto, en lugar de la conducta habitual de “recoger y salir corriendo” que practican muchas ambulancias de los servicios médicos de emergencias, la recomendación que se deriva de este estudio iría más bien en la dirección de proporcionar una terapia dirigida a objetivos y aplicada ya desde el primer momento de atención, en el punto de inicio del trasporte y mantenida después durante todo el tiempo que transcurra hasta la llegada del paciente a la UCIP. Esto podríamos expresarlo diciendo que, más que una política de “llevar rápido al paciente a la UCIP”, hay que procurar otra basada en que, mucho antes de que llegue el paciente a la UCIP, ya, en términos efectivos, “la UCIP haya llegado al paciente”.
Cómo citar este artículo
Barroso Espadero D. El transporte sanitario a cargo de equipos pediátricos especializados se asocia con mejores resultados. Evid Pediatr. 2012;8:21.
Traducción autorizada de: The PedsCCM Evidence-Based Journal Club. The Pediatric Critical Care Medicine Website (PedsCCM). Pediatric specialized transport teams are associated with improved outcomes. Documento número: 627 [en línea] [fecha de actualización: junio de 2011; fecha de consulta: 4-9-2011]. Disponible en: http://pedsccm.org/view.php?id=627
Bibliografía
- Orr RA, Felmet KA, Han Y, McCloskey KA, Dragotta MA, Bills DM et al. Pediatric specialized transport teams are associated with improved outcomes. Pediatrics. 2009;124(1):40-8.
- Cowley RA, Hudson F, Scanlan E, Gill W, Lally RJ, Long W et al. An economical and proved helicopter program for transporting the emergency critically ill and injured patient in Maryland. J Trauma. 1973;13(12):1029-38.
- Henderson A, Coyne T, Wall D, Miller B. A survey of interhospital transfer of head-injured patients with inadequately treated life-threatening extracranial injuries. Aust NZ J Surg. 1992;62(10):759-62.


 Entre los transportes realizados por los equipos no especializados en transporte pediátrico, hubo un mayor predominio de niños con diagnósticos relacionados con el sistema nervioso central y problemas cardiacos. Entre los transportes realizados por el equipo pediátrico especializado hubo un mayor predominio de pacientes con problemas respiratorios y gastrointestinales.
Entre los transportes realizados por los equipos no especializados en transporte pediátrico, hubo un mayor predominio de niños con diagnósticos relacionados con el sistema nervioso central y problemas cardiacos. Entre los transportes realizados por el equipo pediátrico especializado hubo un mayor predominio de pacientes con problemas respiratorios y gastrointestinales.
Envío de comentarios a los autores